Hipocalcemia se definește prin scăderea calciului seric ≤ 8,4 mg/dl.
E important calciul în organismul nostru?
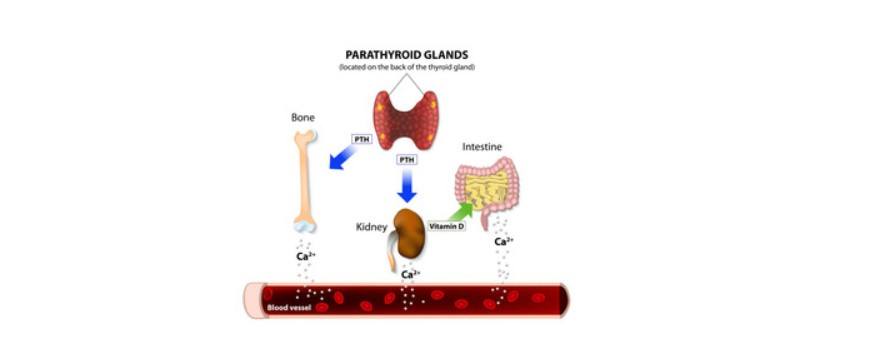
Calciul este un element esenţial pentru viaţă – nu numai pentru metabolismul osos, dar şi pentru funcţia normală a membranei celulare (în special în ceea ce priveşte permeabilitatea, controlând conducerea nervoasă şi contracţia musculară), coagulare, funcţia cardiacă, activitatea enzimatică, eliberarea de hormoni.
Calciul este distribuit în întreg organismul, dar cea mai mare cantitate se găseşte în oase (99 %). Calciul seric este menţinut între limite stricte înguste, prin mecanisme fine de reglare. Cu unele variaţii în funcţie de laborator, calcemia normală este cuprinsă între 8,5 – 10,5 mg/dl. În plasmă calciul se găseşte sub 3 forme: 50% calciu ionic, singura formă biologic activă, 45% legat de albumina plasmatică şi 5% în complexe anionice – fosfat, citrat, bicarbonat, sulfat. Calciul ionic, care reprezintă 90% din calciul ultrafiltrabil, reprezintă principiul activ, fiind elementul principal al reglării parathormulului prin legarea de receptorul transmembranar sensibil al calciu. Proporţia de calciu ionic poate fi influenţată de acidoză (creşte proporţia de calciu ionic prin reducerea legării de proteine) sau alcaloză (scade calciul ionic). În absenţa acestora nivelul de albumină este factorul determinant al proporţiei de calciu legat.
Cum apare hipocalcemia și care sunt principalele cauze?
Hipocalcemia apare în special prin aport scăzut (absorbţie intestinală diminuată) sau eliminare excesivă. Mecanismele de protecţie împotriva hipocalcemiei par a fi mai eficiente decât cele împotriva hipercalcemiei:
- hipocalcemia stimulează parathormonul care determină creşterea calciului prin stimularea osteoclastelor şi reducerea excreţiei tubulare;
- la nivel renal scade calciul filtrat, astfel încât cantitatea de calciu excretată scade;
- la nivel intestinal, mediată de 1,25-(OH)2 vitamina D – creşte absorbţia fracţionată a calciului din dietă.
Hipocalcemia este cel mai frecvent datorată unui deficit de vitamină D sau unui hipoparatiroidism.
Cea mai frecventă cauză de hipoparatirodism este cea postoperatorie – chirurgie paratiroidiană sau tiroidiană. Hipoparatiroidismul după tiroidectomie este de cele mai multe ori tranzitor, rezultat al leziunilor vasculare din timpul intervenţiei, funcţia normală revenind după câteva săptămâni. Pentru ca hipoparatiroidia posttiroidectomie să fie permanentă ar trebui ca toate cele 4 paratiroide să fi fost extirpate.
Deficitul de vitamină D poate fi datorat malabsorbţiei, carenţei alimentare sau lipsei de expunere la soare. La copii determină rahitismul iar la adulţi osteomalacia. Persoanele vârstnice au un risc crescut, lipsei de mobilizare şi de expunere la soare adaugându-i-se şi aportul alimentar scăzut în vitamină D ca şi în produse ce conţin calciu.
Alte cauze de hipocalcemie includ: pancreatita acută (crearea de complexe de calciu cu acizii graşi eliberaţi prin acţiunea lipazei), în care existenţa hipocalcemiei este un factor de prognostic sever; boli renale cu eliminare crescută de calciu (insuficienţa renală, sindromul nefrotic); metastazele osoase osteoblastice (prostată, sân); infecţia cu HIV (cauze complexe: hipomagneziemie, deficit de vitamina D, răspuns inadecvat al parathormon, tratament cu antimicotice şi antiretrovirale); transfuziile cu sânge citrat (formare de complexe: citrat de calciu), medicamentoase (anticonvulsivante, bisfosfonaţi, calcitonină).
Tablul clinic din hipocalcemie
Simptomatologia este variabilă, depinzând de severitatea hipocalcemiei, de rapiditatea instalării dar şi de vârstă şi de cauza deficitului de calciu. Domină fenomenele de hiperexcitabilitate neuro-musculară. Hipocalcemia severă este o urgenţă putând ameninţa prognosticul vital prin laringospasm sau afectare cardiacă.
- a) Semnele de hiperexcitabilitate neuro-musculară sunt frecvente şi variabile:
- parestezii distale, spontane sau provocate de alcaloză (hiperventilaţie);
- tetania latentă poate fi pusă în evidenţă prin unele manevre: semnul Chvostek, manevra Trousseau;
- criza de tetanie, prezentă la 90% cazuri în hipocalcemia acută.
- b) Manifestări neuro-psihice:
- manifestări psihice variate: insomnie, agitaţie, sindrom depresiv;
- calcificarea nucleilor bazalu (sindromul Fahr) poate determina semne extrapiramidale;
- crize focale sau crize comiţiale de tip ―grand mal‖ la scăderea bruscă a calcemiei, particulare prin rezistenţa la tratament anti-epileptic şi amendare odată cu normalizarea calcemiei;
- semne de hipertensiune intracraniană (rar).
- c) Manifestări cardiace:
- alungirea intervalului QT, modificări ale segmentelor QRS şi ST care pot duce la confuzia cu un infarct miocardic;
- rareori insuficienţă cardiacă refractară, corectată de normalizarea calcemiei, aritmii ventriculare.
- d) Manifestări osoase:
- demineralizare a scheletului antrenând, în timp, osteopenie, fracturi, tasări vertebrale;
- la copii, deficitul cronic de vitamină D antrenează anomalii de dezvoltare osoasă (rahitism);
- la adulţi, acelaşi deficit determină defecte de mineralizare ale osului nou (osteomalacie).
Explorări de laborator în hipocalcemie
Hipocalcemia este definită prin valori ale calciului sub 8,4 mg/dl. Valori fals normale pot apare în hemoliză, valori fals scăzute pot fi întâlnite sub heparină, în hiperbilirubinemie. Nivelul parathormonului trebuie determinat repede, valoarea sa scăzută confirmând un hipoparatiroidism. Parathormonbul este crescut în celelalte circumstanţe: pseudohipoparatiroidism, deficit de vitamină D, insuficienţa renală,
malabsorbţie etc.
Determinarea fosfaţilor, a magneziului şi a altor electroliţi este de asemenea necesară. Concentraţia serică de fosfaţi este un bun element de orientare a diagnosticului:pacienţii cu concentraţii normale sau scăzute ale fosfaţilor au frecvent hipovitaminoză D sau hipomagneziemie, în vreme ce pacienţii cu valori crescute au hipoparatiroidism sau insuficienţă renală. Nivelul crescut al creatininei poate indica o disfuncţie renală. Testele funcţionale hepatice, albuminemia, testele de coagulare sunt necesare pentru evaluarea funcţiei hepatice şi a hipoalbuminemiei.
Tratamentul în hipocalcemie
Tratamentul hipocalcemei acute este o urgenţă. Se administrează calciu intravenos lent, aproximativ 100 mg calciu elementar (de exempluj, 10 ml calciu gluconic 10%). Dacă fenomenele nu se ameliorează, se poate administra în perfuzie timp de mai multe ore, într-un rimt de 100 mg/oră, manevră repetabilă câteva zile – până la dispariţia semnelor manifeste de tetanie. Supravegherea calcemiei este necesară. Dacă deficitul de calciu se asociază cu hipomagneziemie, se începe cu magneziu injectabil, 100 mEq/24 ore şi se trece cât de repede posibil al administrare per os (aproape tot magneziul parenteral este excretat în urină).
Tratamentul hipocalcemiei cronice se face de regulă cu preparate de calciu şi vitamină D. Trebuie ţinut cont de etiologia hipocalcemiei şi de afecţiunile asociate atât în alegerea preparatului de calciu cât şi a tipului de vitamină D. Astfel, carbonatul de calciu este unul din preparatele cel mai des utilizate datoriă preţului său redus. Pentru a fi absorbit însă necesită acidifierea mediului – de aceea se recomandă divizarea dozei în maxim 1 g pe priză şi administrarea cu produse acidifiante (vitamina C, lămâie).
Atunci când se recomandă tratament cu preparate de calciu trebuie ţinut cont de faptul că acestea reprezintă complexe de calciu, conţinutul mineral fiind mai mic decât gramajul comprimatelor. Tipul de vitamină D (Ergocalciferol, Colecalciferol, alpha-Calcidol sau alpha D3) trebuie ales în funcţie de etiologia hipocalcemiei.
Supravegherea este clinică (ameliorarea simptomelor) şi biologică (în special calciuria). Trebuie subliniat că scopul tratamentului pacienţilor cu hipoparatiroidism nu este de a normaliza calciul ci de a remite simptomatologia. Riscul, în cazul normalizării calcemiei, este de a creşte calciuria (parathormon ineficient) cu posibilitatea apariţiei litiazei renale sau nefrocalcinozei.